Aktualności › Newsweek: Kacper ma 21 lat, lubi „Boba budowniczego”. „Powrót do dzieciństwa go odpręża – wtedy widział i sam oddychał”

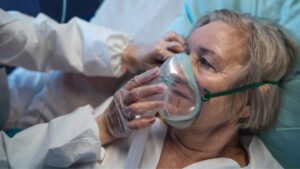
W polskich domach 10 tys. osób jest podpiętych do aparatury pomagającej oddychać. Aż 80 proc. żyje w lęku, że państwo ograniczy im nawet wizyty anestezjologa, który sprawdza, czy respirator działa, jak należy.
Dopóki ktoś nie przyjdzie, żeby ją zastąpić, nie może wyjść z domu. Gdy potrzebuje trochę ruchu, skacze w przedpokoju na skakance. Po czym wraca do syna. – Trzeba go przełożyć na drugi bok. Odessać mu ślinę. Cztery razy dziennie cewnikować – mówi Olga Księżopolska. Karmi go, podając mieszankę rurką wprost do żołądka. Zmienia opatrunki, myje, przewija.
Kacper niedługo skończy 21 lat, od 10 leży przypięty do respiratora. Zajmuje salon. Łóżko z materacem przeciwodleżynowym zmieściło się między stołem, przy którym rodzina je posiłki, a aneksem kuchennym.
– Chcieliśmy, żeby Kacper był tu, gdzie najwięcej się dzieje. I blisko okna. Latem otwieramy je szeroko, żeby poczuł się jak na spacerze – opowiada mama.
Kacpra trzeba mieć stale na oku, więc ona – dopóki mąż nie wróci z pracy – nie wyskoczy nawet na szybkie zakupy. W awaryjnej sytuacji z wnukiem zostaje babcia. Ale na chwilę, bo go nie udźwignie i może wpaść w panikę, gdy odłączy się któraś z rurek i zacznie wyć alarm. about:blank
– My z mężem jesteśmy przyzwyczajeni do tego, że syn jest okablowany, wiemy, jak wkładać rurki, gdy wypadną – tłumaczy pani Olga. Kiedyś, przeciągając się, wyciągnął sobie tę z brzucha, innym razem wypadła ta, którą jest połączony z respiratorem.
Kacper ma porażenie mózgowe, niedowład spastyczny prawostronny, jest po operacji rozdzielenia półkul mózgu, ma padaczkę lekooporną, cukrzycę. Nie mówi, nie widzi, ale gdy się budzi, otwiera oczy. Po tym poznają, że czuwa. Słuch ma doskonały, więc jak ktoś krząta się po salonie, wodzi za nim niewidzącymi oczami.
Dodać siły i otuchy
Przekroczono granicę przyzwoitości – oburzał się Jarosław Kaczyński. – Tania sensacja kosztem pacjenta i jego rodziny – mówił minister zdrowia Adam Niedzielski. Bandyterka i hienizm polityczny – grzmiał rzecznik PiS Rafał Bochenek. To reakcja na informację Radia ZET. Dziennikarze, pisząc o śmierci pacjentki, która nie doczekała przyjęcia na oddział intensywnej terapii szpitala w Legnicy, nagłośnili, że jedno z miejsc zajmuje tam mąż marszałek Sejmu Elżbiety Witek. Jak się okazało, od dwóch lat. Ktoś wyliczył, że każdy miesiąc pobytu pana Witka może kosztować podatników około 30 tys. zł. NFZ podał, że w ciągu ostatnich 9 lat pacjentów leżących tak ponad rok było 109.
Zanim chory przejdzie wszystkie procedury i dostanie respirator do domu, mija pół roku albo rok. Choroba się zaostrza, stan pogarsza
Jednych oburzało, że pobyt na takim oddziale generuje koszty. Innych, że ktoś to wypomina. – Jako parlamentarzyści i koledzy z Prawa i Sprawiedliwości chcemy dodać pani marszałek siły i otuchy w tej trudnej walce o życie i zdrowie jej męża – mówił prezes Kaczyński.
– Jestem ostatnią osobą, która by piętnowała marszałek Witek za to, że nie zabrała męża do domu. Nie oceniam tego i nie mam prawa się temu dziwić – mówi anestezjolog dr Robert Suchanke. W postawie polityczki zastanawia go coś innego: całkowity brak aktywności w sprawach dotyczących pacjentów, którzy nie są w stanie samodzielnie oddychać. Jakby ją w ogóle nie interesowało, co obóz rządzący, do którego należy, chce im zafundować. Nie wszyscy, jak jej mąż, leżą na dobrze finansowanym oddziale intensywnej terapii. Wielu bardzo szybko z takiego oddziału trafia wraz z respiratorem do domu.
Dr Suchanke jest prezesem Ogólnopolskiego Związku Świadczeniodawców Wentylacji Mechanicznej. Zajmuje się pacjentami, którzy leżą w domu podłączeni do urządzeń wspomagających oddech. – Wielokrotnie byłem na sejmowych komisjach zdrowia, mówiłem, co trzeba zrobić, żeby poprawić sytuację tych pacjentów i ich rodzin. Niestety, tam, gdzie w grę wchodzi polityka, nie ma o czym rozmawiać. To tylko odbijanie piłeczki – tłumaczy Suchanke.
Teraz jest tak: jeśli pacjent trafia do domu, przynajmniej dwa razy w miesiącu jest u niego lekarz, sprawdza parametry, reguluje działanie respiratora, wymienia rurki. Dwa razy w tygodniu przyjeżdża pielęgniarka, trzy razy w tygodniu fizjoterapeuta. – Bogate kraje mają lepszą ofertę. W Niemczech pacjent, który wymaga respiratora, może mieć 24-godzinną opiekę pielęgniarską, więc nasz system nie jest doskonały, raczej taki na miarę naszych możliwości. Zamiast go rozbudować, dostosować do potrzeb pacjentów, prowadzi się działania pozorowane – opowiada lekarz.
Agencja Oceny Technologii Medycznych i Taryfikacji na zlecenie Ministerstwa Zdrowia miała przygotować zmiany, prace trwały 1,5 roku. I nagle cisza. Nikt nie wie, czy coś się zmieni. I czy nie na gorsze.
Ostatnie dwa lata to ciągłe spory ze stroną rządową o pieniądze. Stawki „za osobodzień” w wentylacji domowej zależą od tego, czy pacjent to dziecko, czy dorosły, czy oddycha, mając rurkę tracheostomijną, czy maskę. Średnia stawka za opiekę medyczną nad dorosłym, który z oddziału intensywnej terapii został wypisany do domu z tracheotomią i respiratorem (czyli wentylowany jest inwazyjnie), to niecałe 217 zł. Za dziecko w takim stanie: 224 zł.
– To stawki wielokrotnie niższe niż szpitalne, więc dla państwa zysk, a jednak mamy problem z wyegzekwowaniem należności. Wystawiamy faktury, po czym za część pacjentów nie otrzymujemy pieniędzy. Wciąż trzeba przypominać, a i tak pieniądze nie wpływają, musimy walczyć w sądach. Jest już kilkadziesiąt spraw, zaległości sięgają 100 mln zł – tłumaczy dr Suchanke.
Żeby nas ktoś wysłuchał
Z urządzeń wspomagających oddychanie korzysta w domach ponad 10 tysięcy osób. – Jesteśmy dużą grupą, a niewidzialną. Nikt z tych, którzy chcą decydować, jak ma wyglądać nasze życie, nie pyta nas o zdanie – mówi Joanna Wilmińska, prawniczka, prezeska Stowarzyszenia JEDNYM TCHEM! na Rzecz Wentylacji Domowej. Obawia się, że w nowym modelu opieki, nad którym tak długo pracowano, zamiast regularnych wizyt lekarskich będą teleporady – lekarze nie będą musieli przyjeżdżać do pacjentów nawet przez kilka miesięcy. Pojawił się też pomysł wizyt interwencyjnych na zasadzie pogotowia ratunkowego: wzywaj, jeśli stan się pogorszy.
Joanna Wolmińska ma 40 lat, dystrofię mięśniową. Jest po wielu operacjach, żyje podpięta do respiratora. Mówi z trudem. – To ważne, żeby ktoś nas wysłuchał – tłumaczy. Gdy napisali otwarty list do ministra zdrowia, nie dostali odpowiedzi. Wysłali swoją opinię na temat zmian, jakie resort planuje – bez odzewu.
A problem będzie coraz większy, bo coraz więcej jest tych, którzy aby żyć, muszą mieć respirator albo koncentrator tlenu.
– To świadczenie ratujące życie, powinno być nielimitowane, a u nas są ograniczenia, kolejki i brak systemowych rozwiązań, które by nam zapewniły kompleksową pomoc – tłumaczy. Zanim chory przejdzie wszystkie procedury, zanim dostanie respirator do domu i gwarancję, że będzie do niego przyjeżdżał lekarz, pielęgniarka, fizjoterapeuta, mija pół roku albo rok. Choroba w tym czasie się zaostrza, stan pogarsza. I często okazuje się, że pacjent potrzebuje już nie tylko wizyt medyków od wentylacji, ale wielu innych specjalistów, bo część narządów już nie działa tak, jak działała, pojawił się ból, którego wcześniej nie było.
Jak wynika z ankiet, jakie Stowarzyszenie Pacjentów JEDNYM TCHEM! przeprowadziło niedawno wśród osób wentylowanych w domu, aż 80 proc. żyje w lęku, że państwo ograniczy im nawet wizyty anestezjologa, który sprawdza, czy respirator działa, jak należy. Żyją w niepewności, czy procedury związane z wentylacją domową się nie zmienią albo nie zmieni się na gorsze wycena tych wizyt i lekarze, którzy teraz przyjeżdżają, zrezygnują, znajdą sobie lepiej płatne zajęcie. 85 proc. obawia się pogorszenia stanu zdrowia i powrotu do szpitala. Większość woli być w domu, z bliskimi, przy nich czują się bezpieczniej.
– Pobyt w szpitalu to większe narażenie na powikłania, infekcje, zakażenia wewnątrzszpitalne. Trafiając na oddział intensywnej terapii, ma się gwarancję bardzo dobrej opieki, ale równocześnie jest się w najgorszym środowisku dla człowieka. Toczą się wieczne walki z bakteriami i to lekoopornymi. Pacjent nie powinien spędzić tam ani jednego dnia więcej, niż to jest konieczne. I nie tylko dlatego, że to generowanie kosztów, ale też narażanie pacjenta na niepotrzebne komplikacje, stres – mówi dr Suchanke.
– Długotrwały pobyt na intensywnej terapii to – szczególnie dla chorego, który jest świadomy – naprawdę nic przyjemnego – tłumaczy prof. Mirosław Czuczwar, kierownik II Kliniki Anestezjologii i Intensywnej Terapii SPSK1 w Lublinie. I wymienia: częste alarmy, światło w nocy, kolejne przyjęcia, reanimacje. Wokół mnóstwo obcych osób. – To są rzeczy, z których ktoś, kto nie był na oddziale intensywnej terapii, nawet nie zdaje sobie sprawy. Oddział, na którym zawsze dużo się dzieje, nie jest miejscem, w którym można poleżeć w ciszy i spokoju – mówi profesor.
W przypadkach, w których lekarze już widzą, że zrobili wszystko co możliwe, zostaje już tylko medycyna paliatywna, trzeba to jakoś powiedzieć rodzinie.
– To bardzo trudne rozmowy? – pytam.
– Nie na trzy minuty – tłumaczy prof. Czuczwar. Gdy wchodzą na salę, na której leży ich bliski, prosi: rozejrzyjcie się, zobaczcie, jaki tu ruch, co my tu robimy. Zastanówcie się, czy chcielibyście przebywać w takim miejscu dłużej, niż to konieczne. – Gdy zaczyna do nich docierać, że nasza rola w leczeniu ich bliskiego dobiegła końca, a dalszy jego pobyt na oddziale będzie stresem, niepotrzebną uciążliwością, zaczynają szukać.
Jedni miejsca w zakładzie leczniczo-opiekuńczym, inni przygotowują miejsce w domu. – Zanim pacjent trafi do domu, ocenia się, czy jego stan na to pozwala, ale też warunki w domu, liczbę osób, które mogą się zaangażować w opiekę. I czy jest w nich wola, by się tego podjąć, przejść przeszkolenie – tłumaczy prof. Czuczwar.
Trzech synów
– Jak usłyszałam „respirator”, byłam przerażona, myślałam, że to koniec świata – opowiada Agata z Gdańska, mama trzech synów z dystrofią mięśniową Duchenne’a, To rzadka choroba genetyczna dotykająca wyłącznie chłopców, raz na ok. 3,5-6 tys. urodzeń. Na początku wydaje się, że dziecko urodziło się zdrowe, pierwsze objawy pojawiają się między 3. a 5. rokiem życia. Najpierw osłabienie mięśni, później trudności ze wstawaniem, chodzeniem, przykurcz ścięgien Achillesa i dalej to już lawina zmian. – Dziecko przestaje chodzić, samodzielnie jeść, a w końcu samodzielnie oddychać – mówi mama chłopców.
Najstarszy trafił pod respirator, jak miał 15 lat. Średni 12. Trzeciemu, który teraz ma 10 lat, już nie chodzi, jest na wózku. – Często słyszałam: jacy wy biedni, jak bardzo musi być wam ciężko. Odpowiadałam: oczywiście, ciężko, ale takie jest nasze życie. Nikt za nas go nie przeżyje – mówi kobieta.
Gdy najstarszy trafił pod respirator, oswajali się z mężem, uczyli. Przez rurkę tracheostomijną i podłączenie do respiratora mieli problem ze zrozumieniem, co syn chce im powiedzieć, więc z czasem przeszli na znaki. – Jak chciał nas przywołać, cmokał – mówi Agata.
Zmarł dwa lata temu, strasznie to przeżyli. – Średni, który był zawsze w niego zapatrzony, tak bardzo nam teraz chce pokazać, że da radę, nie podda się – mówi kobieta i płacze.
Z badań Stowarzyszenia JEDNYM TCHEM! wynika, że większość osób pod respiratorem myśli, że jest tylko kłopotem, sprawia zawód rodzinie. 85 proc. czuje smutek, jest przygnębione, zmęczone. Dziewięć osób na dziesięć ma kłopoty ze snem. Połowa myśli, że lepiej byłoby umrzeć. Większość nie ma ani wsparcia psychologa, ani psychiatry.
– Kacper nie mówi, więc nie powie, co myśli, co go boli. Ale z mężem już umiemy odczytywać jego stany – mówi Olga Księżopolska. – Gdy coś złego się dzieje, dłużej niż zwykle leży z zamkniętymi oczami. Albo pojawiają się wybroczyny na ciele. Gdy czujemy, że to się może skończyć potężnym stanem zapalnym, dzwonimy na pogotowie, ale nie chcą zabrać do szpitala. A jak już wezmą, to godzinami czekamy na SOR-ze. On leży, ja stoję, bo bywa, że nie ma nawet krzesełka, a samego w szpitalu go nie zostawię. Na intensywną nie chcą, bo jest już zabezpieczony respiratorem, i zaczyna się spychologia. Ostatecznie kładą na internie. Pielęgniarki przerażone, bo nie wszystkie wiedzą, co zrobić z takim pacjentem, więc chyba z ulgą przyjmują, że jestem przy nim, zajmę się. Jak najszybciej się da, wracamy do domu. Kacper, mimo swoich 21 lat, ma w łóżku misie, lubi bajki, więc puszczam „Boba budowniczego”. Widocznie taki powrót do dzieciństwa go odpręża. Wtedy widział i sam oddychał.
źródło Newsweek: https://www.newsweek.pl/polska/spoleczenstwo/zycie-pod-respiratorem-chcielismy-by-byl-w-domu/5t5f76q#newsweek-no-paylock